今回は、2021年に改訂された理学療法ガイドラインから、変形性膝関節症に対する理学療法の効果について紹介します。
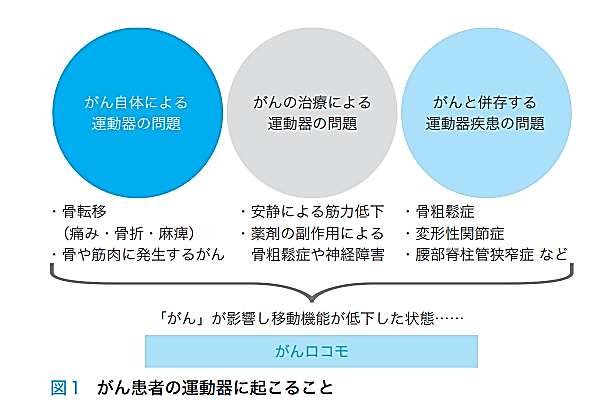
がん患者さんも高齢化が進み、骨粗鬆症やロコモティブシンドロームといった整形外科的な疾患を合併することが多くなってきております。
そのため、がん患者さんであっても整形外科的な注意点も必要になっています。
ロコモティブシンドロームとは、「運動機能の障害により移動能力の低下した状態」を意味します。
つまり、立つ、歩くなどといった移動能力の低下が特徴的な状態です。
日本整形外科学会でも2018年度の「運動器と健康」PR 事業のテーマを「がんとロコモティブシンドローム(がんロ コモ)」としています。
河野 博隆. リハビリテーション科医に知ってほしい「がんロコモ」 ―がん診療における運動器マネジメントの意義―. The Japanese Journal of Rehabilitation. 58 巻 (2021) 2 号
整形外科的な問題は多くの関節で生じやすいですが、その中でも腰痛と膝関節痛の問題が生じることが多いです。
私の病院でも、膝・腰で通院している方が多いですね。
つまり、がん患者さんであっても腰痛や膝痛に対する知識や対処方法は知っておくべきでしょう。
最近では、2021年にら医学療法ガイドラインが改訂され、その中に変形性膝関節症に対する理学療法も記載されています。
そこで今回は、2021年に改訂された理学療法ガイドラインから、変形性膝関節症に対する理学療法の効果について紹介します。
今話題のマッサージガン【BODYPIXEL】

変形性膝関節症の分類
小池祐輔, 石田和宏, 宮城島一史 . 膝関節. 整形外科看護 25(10): 975-981, 2020.
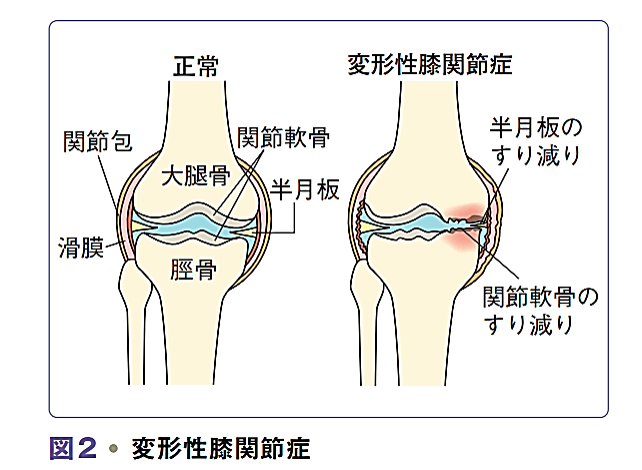
膝関節に多い疾患として、変形性膝関節症があります。
変形性膝関節症とは加齢やけが(半月板や靭 帯の損傷など)を原因として、関節軟骨がすり減り 関節内に炎症が生じる病気です。
症状としてはO脚(内反)変形が多く、一般的に膝関節の内側に疼痛を生じることが多く、起立・着座や歩行、階段昇降など動作にと もなう疼痛を認め、日常生活に支障をきたします。
木藤伸宏. 変形性膝関節症と診断された膝関節痛を有する患者に対する理学療法の考え方 – 理学療法士に求められるコア・スキルとは何か – . The Journal of Clinical Physical Therapy 19: 1-14, 2017.
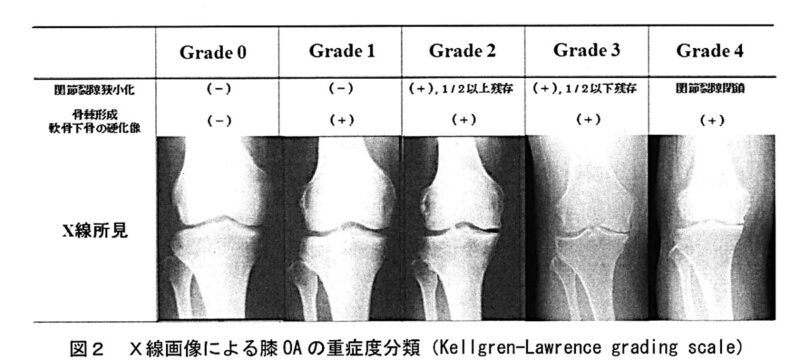
こちらが変形性膝関節症の重症度の分類であるKL分類です。
KL分類は主に関節軟骨の減少具合と骨棘(こっきょく)の程度によって重症度を分類します。
グレードは関節の隙間の大小によって1から4まで分類されており、2以降に該当すると変形性膝関節症と診断されます。
つまり、膝に負荷がかかりすぎると、軟骨がすり減ったり、骨がデコボコするようになり変形が進んでいくというわけです。
この重症度に応じて、運動や理学療法などの対応が変わってきますので知っておきましょう。
今話題のマッサージガン【BODYPIXEL】軽症の変形性膝関節症に対する理学療法
「運動機能低下がある軽症(K-L 分類 1 または 2)の 変形性膝関節症の患者に対して,理学療法は推奨 されるか?」というクリニカルクエスチョンに対して、「運動機能低下がある軽症(K-L 分類 1 または 2)の変形性膝関節症の 患者に対して,歩行時の膝関節痛,関節の硬さ,日常生活活動を改善 させるために,理学療法を実施することを提案する.」と回答されています。
根拠となる論文にも、軽度の変形性膝関節症患者に対して、自転車エルゴメーター、筋力増強運動、関節モビライゼーションが症状の改善や運動機能改善が期待できる結果が記載されています。
さらには、高強度の運動を行うことで、膝関節の軟骨成分にも好影響があることも示されています。
KL分類1-2くらいの軽症の変形性膝関節症に対しては、高強度の運動を週3回くらい行ったほうがいいみたいですよ。
さらには、「運動機能低下がある軽症(K-L 分類 1 または 2)の 変形性膝関節症の患者に対して,単独で行う理学 療法と,患者教育・生活指導との併用のいずれが 推奨されるか?」というクリニカルクエスチョンに対して、「運動機能低下がある軽症(K-L 分類 1 または 2)の変形性膝関節症の 患者に対して,理学療法に加えて患者教育・生活指導を併用すること を提案する.」と回答されています。
つまり、運動も効果的ですが、運動だけでなく教育や指導を行ってもらうことも重要ということですね。
今話題のマッサージガン【BODYPIXEL】重症の変形性膝関節症に対する理学療法
「運動機能低下がある中等度から重度(K-L 分類 3 または 4)の変形性膝関節症の患者に対して,理学 療法は推奨されるか」というクリニカルクエスチョンに対して、「介入により有意な改善がみられるも,文献数が少なく判断が困難である.」と回答されています。
重症の変形性膝関節症でも、高強度の運動を行うと運動機能や症状が改善したという結果の論文もありますが、変化がなかったり、症状が増悪したという結果の論文もあるため、はっきりしたことは言えないようです。
ある論文では、最大心拍数の60%以上の自転車エルゴメータや立位での下肢筋力強化運動は 変形性膝関節症のアライメント不良を増悪させ,軟骨組織に対して悪影響を与えたと推測されています。
つまり、軽症の場合は積極的に運動を行っていいんですが、変形が進行していくと強度を減らしたり関節に負担が少ないような運動を選択していくようなことも検討しなければなりません。
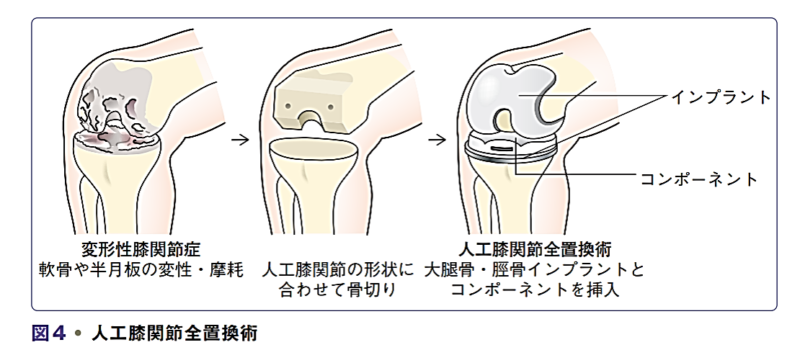
今話題のマッサージガン【BODYPIXEL】人工膝関節全置換術後の理学療法
小池祐輔, 石田和宏, 宮城島一史 . 膝関節. 整形外科看護 25(10): 975-981, 2020.
膝の変形が進んでいくと、最終的にはすり減った軟骨部分を人工の関節に取り換える、人工膝関節全置換術という手術を行う場合があります。
その手術後の理学療法についてもガイドラインで記載されています。
「運動機能低下がある人工膝関節全置換術後の患者に対して,漸増膝伸展筋力強化運動は推奨されるか」というクリニカルクエスチョンに対して、「運動機能低下がある人工膝関節全置換術後の患者に対して,漸増膝伸展筋力強化運動を実施することを提案する.」と回答されています。
運動自体は効果が期待できるので行ったほうが良いようです。
しかし、論文の詳細を確認すると、高強度の運動でなくとも運動の効果は認められているので、高強度のこだわらずに自分のペースで運動を行えば大丈夫な気もします。
今回は、がん患者さんも注意すべき、変形性膝関節症の病態と、それに対する理学療法ガイドラインを紹介しました。
軽症の場合は高強度の運動を頑張って、重症や手術後は高強度にこだわらずに、症状に合わせて運動負荷を調整するということですね。
次回以降は、今回の根拠となった論文を紹介していきますね。
・変形性膝関節症は、軟骨のすり減りや骨棘の形成によって重症度が分類される。
・KL分類1-2くらいの軽症の変形性膝関節症に対しては、高強度の運動を週3回くらい行ったほうがいいようである。
・変形が進行していったり手術を行うと、運動強度を減らしたり関節に負担が少ないような運動を選択していくようなことも検討する必要があるかもしれない。






















最近のコメント